4. februarja obeležujemo svetovni dan boja proti raku, ki v Sloveniji pri ženskah predstavlja drugi, pri moških pa v zadnjih letih že prvi vzrok smrti, pogosto tudi mnogo prezgodnje. Ravno zaradi tega je Evropska unija predstavila nov Evropski načrt premagovanja raka, ki združuje predvsem področje obvladovanje raka in izmenjavo dobrih praks med državami članicami. Osredotoča se na preventivo, diagnosticiranje, zdravljenje in celostno rehabilitacijo.
In prav preventiva je tisto, kjer lahko sama za svoje zdravje narediš ogromno. Po ocenah Mednarodne agencije za raziskovanje raka je z zelo preprostimi prijemi v načinu življenja mogoče prepoloviti breme raka.
Presejalni programi raka
Slovenija je ena redkih evropskih držav, ki se lahko pohvali, da v okviru osnovnega zdravstvenega zavarovanja nudi vse tri presejalne programe raka. S tem se bistveno zmanjša umrljivost, zniža število na novo zbolelih in odkriva raka v zgodnjejših stadijih.
Pregled poteka po načelu pisnega vabila (glede na določene starostne skupine) in je za zavarovano osebo brezplačen.
Državni program ZORA od leta 2003 pokriva presejanje za raka materničnega vratu, ki ga izvajajo ambulantni ginekologi, koordinira, informira in spremlja pa vodi Onkološki inštitut Ljubljana.
Program Dora ženskam med 50. in 69. letom zagotavlja enakopraven dostop do zgodnjega odkrivanja in hitre obravnave raka dojk, ki je najpogostejši rak pri ženskah, namen programa pa je zmanjšati umrljivost za 25 – 30% smrti za rakom dojk.
Program Svit za presejanje in zgodnje odkrivanje raka na debelem črevesju in danki je namenjen ženskam in moškim v starosti od 50 do 74 let in posameznike vabi na pregled vsaki dve leti.

Redni ginekološki pregled in program Zora
Rak materničnega vratu je ena redkih rakavih bolezni, ki jo je mogoče preprečiti s pravočasnim odkrivanjem in zdravljenjem predrakavih sprememb. Kot že samo ime pove, gre za preventivne ginekološke preglede – Zgodnje Odkrivanje predRAkavih sprememb. Cilj programa je spodbujati ženske med 20. in 64. letom starosti k rednim preventivnim ginekološkim pregledom pri izbranem ginekologu.
Ginekološki pregled je neboleč in enostaven, sestavljajo pa ga anamneza, splošna preiskava, preiskava zunanjega spolovila, preiskava v zrcalih, notranja ginekološka preiskava ter druge pomožne preiskave. Namen pregleda je ugotavljanje prisotnosti morebitnih sprememb na ginekoloških organih ter odvzem brisa materničnega vratu. Odvzem in pregled celic v brisu materničnega ustja in kanala se imenuje presejalni test PAP (po grškem zdravniku Papanicolauu).
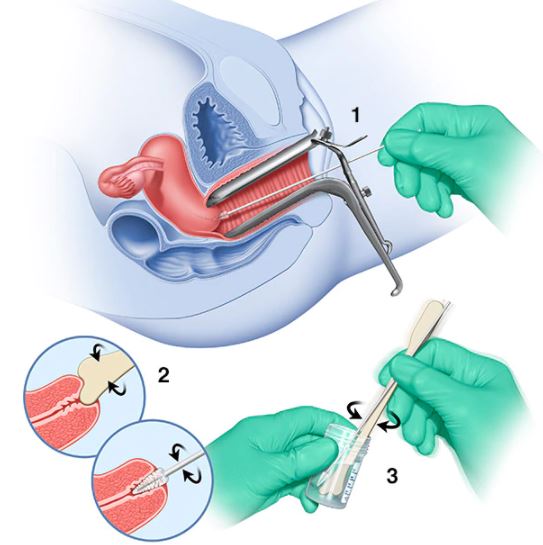
Kako poteka bris test PAP?
Ginekolog s posebnim loparčkom in krtačko rahlo podrsa po sluznici materničnega vratu in materničnega kanala, da pridobi vzorec njunih celic. Po odvzemu brisa je mogoče, da ženska zakrvavi zaradi občutljivosti sluznice. Brise pregledajo citopatologi v laboratoriju, izvide prejmemo najkasneje v 4 tednih.
Preiskava brisa materničnega vratu lahko pokaže, da je bris negativen ali patološki. Negativen bris materničnega vratu je razdeljen v dve skupini:
A – normalen bris: celice v brisu so normalne,
B – reaktivne spremembe: vnetne ali druge, manj pomembne spremembe.
Simptomi raka materničnega vratu
Zgodnjih simptomov, ki bi opozarjali na nevarnost raka, ponavadi ni. Prvi simptomi in znaki, ki se pojavijo pozno pa so naslednji:
- krvavitev ali rjav izcedek po spolnem odnosu oz. med dvema menstruacijskima krvavitvama;
- krvavitev v pomenopavzi;
- dolgotrajen smrdeč izcedek iz nožnice;
- boleč spolni odnos;
- stalne bolečine v križu (če niso posledica sprememb v hrbtenici);
- pogosto in boleče uriniranje ali krvav urin (če ni posledica vnetja mehurja).
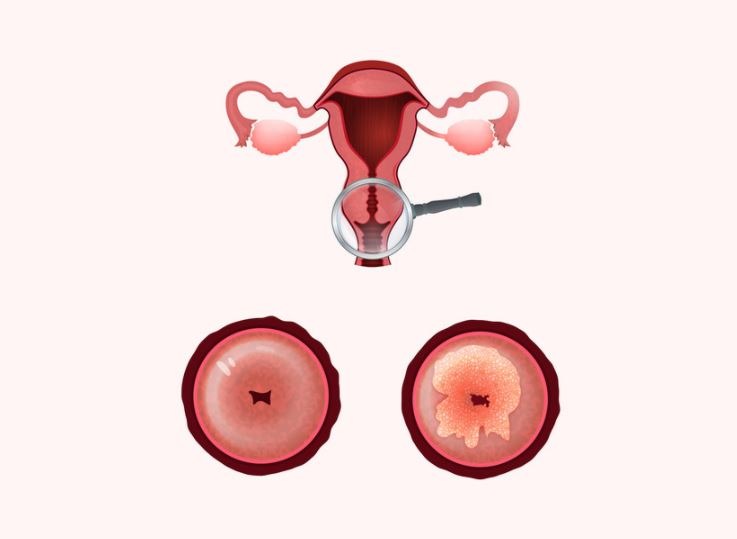
Okužba s HPV
Nujen pogoj za nastanek raka na materničnem vratu (RMV) je okužba z rakotvornimi humanimi papiloma virusi (HPV).
Večina žensk se vsaj enkrat okuži s HPV. V 80–90 % okužba sama od sebe izzveni v enem do dveh letih, zato tudi ob okužbi s HPV z visokim tveganjem (pozitiven test HPV), če je test PAP negativen (normalen izvid brisa materničnega vratu), ukrepanje ni potrebno. V 10-20 % okužba vztraja, virus poškoduje celice materničnega vratu, ki se lahko začnejo nenadzorovano deliti, kar privede do razvoja raka.
Dejavniki tveganja
Dejavniki, ki večajo nevarnost okužbe s HPV:
- začetek spolnih odnosov v zgodnjih najstniških letih;
- številni spolni partnerji.
Dejavniki, ki povečajo tveganje za dolgotrajno okužbo:
- notranji (genetski, spolni hormoni, zmanjšana odpornost organizma pri HIV);
- zunanji (dolgotrajno jemanje kontracepcijskih tabletk, kajenje, številni porodi …);
- dejavniki, povezani z okužbo s HPV (genotip HPV, količina kopij virusa).
ABC pristop za zmanjšanje možnosti za okužbo s HPV
Možnosti za okužbo s HPV lahko zmanjšamo tako, da upoštevamo ABC princip varne in zdrave spolnosti:
A – »abstinenca« ali odložitev prvega spolnega odnosa na obdobje večje zrelosti, s parterjem, ki ga poznamo in mu zaupamo,
B – »bodi zvest« ali zvestoba dveh partnerjev (osebe, ki imajo v življenju več spolnih partnerjev, imajo večje tveganje okužbe s HPV in tudi drugih spolno prenosljivih okužb),
C – »condom« oziroma kondom, njegova pravilna in dosledna uporaba za zaščito tako pred nezaželeno nosečnostjo kot pred spolno prenosljivimi okužbami (kondom pomembno zmanjša tveganje za okužbo s HPV, vendar je zaradi prisotnosti HPV na drugih mestih kože in sluznic ne prepreči popolnoma).
Eden najbolj učinkovitih ukrepov za preprečevanje okužb s HPV in njenih posledic je cepljenje proti HPV.
Zdravila za okužbo s HPV ni, obstaja pa cepivo
Od leta 2007 v Sloveniji obstaja cepivo, ki uspešno prepreči okužbe z nekaterimi genotipi HPV.
Cepljenje proti HPV se v Sloveniji izvaja ob sistematskem pregledu pri deklicah v 6. razredu osnovne šole ob privolitvi staršev. Cepljenje deklet proti HPV je možno tudi kasneje, po 15. letu starosti pa privolitev staršev ni potrebna, a drži, da je cepljenje najbolj učinkovito pred prvimi spolnimi stiki. Cepivo ne zdravi že obstoječe okužbe s HPV in njenih zapletov. Za zaščito oseb do 15. leta zadostujeta 2 odmerka cepiva, starejša dekleta potrebujejo 3 odmerke.
Kljub cepljenju so potrebni redni ginekološki pregledi z odvzemom brisa, saj cepivo ne zavaruje pred vsemi virusi HPV.
Kje dobiš še več informacij in odgovorov
Za več informacij o državnemu programu zgodnjega odkrivanja predrakavih sprememb materničnega vratu Zora obišči njihovo spletno stran, o cepljenju s humanimi papilomavirusi (HPV) pa obišči spletno stran NIJZ.

Preberi še:
- S cepljenjem v nosečnosti zaščitimo tudi otroka
- Najpomemnejše informacije glede cepiv in cepljenja v nosečnosti
- Cepljenje otrok, priporočila in novosti